IUI
I.U.I.
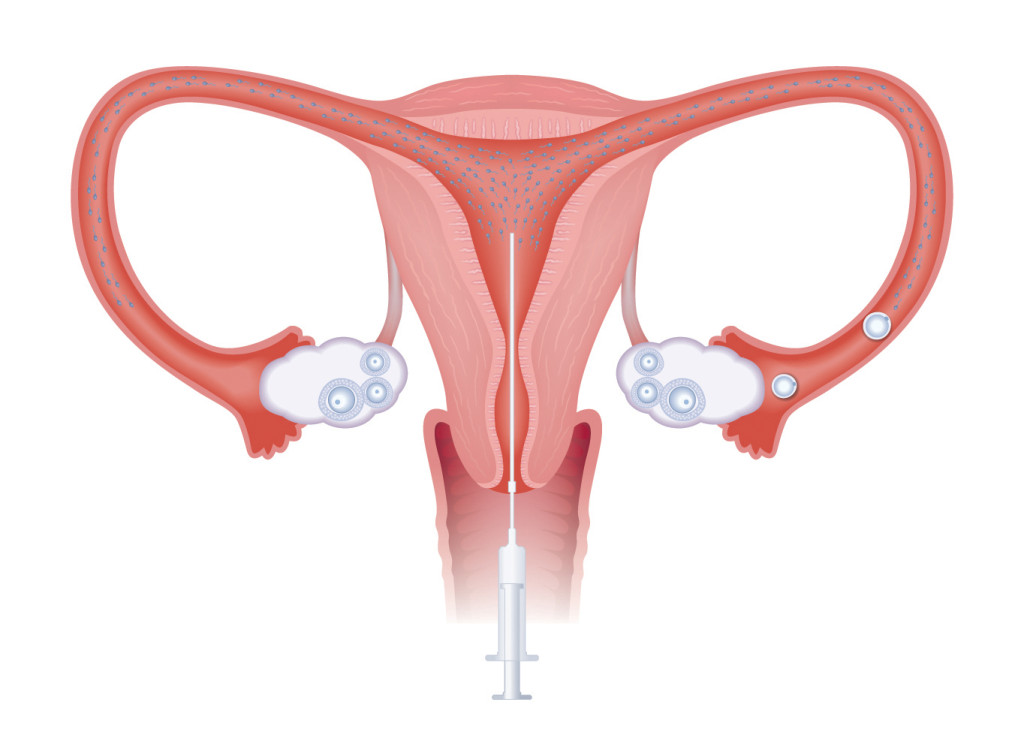
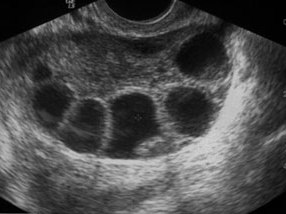
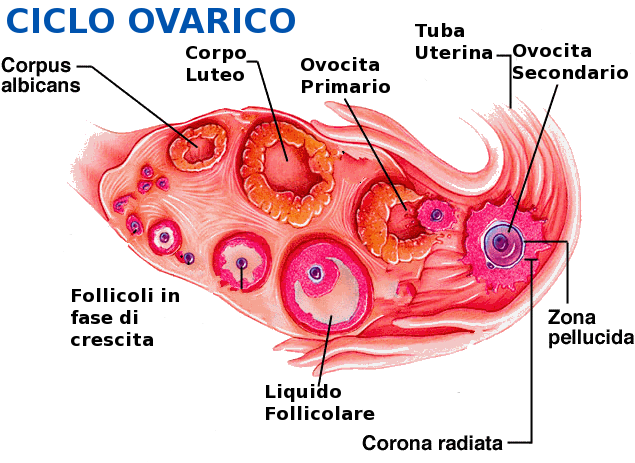
La IUI (Intrauterine insemination) è un trattamento di I livello, semplice e poco invasivo effettuabile solo nelle condizioni in cui una o entrambe le tube siano pervie. Le indicazioni primarie riguardano:
– infertilità inspiegata
– oligospermia (basso numero di spermatozoi)
– astenospermia (diminuzione della mobilità degli spermatozoi)
– una condizione cervicale ostile (muco cervicale denso)
tessuto cervicale cicatriziale dovuto a precedenti interventi o endometriosiLa procedura non comporta il prelievo e la manipolazione degli ovociti per cui non è considerata una tecnica di Procreazione Medicalmente Assistita (PMA). Può essere eseguita con ciclo spontaneo o in seguito a stimolazione ormonale, con lo scopo di ottenere più di un ovocita ovulato, aumentando così la probabilità di gravidanza (Pandian Z. et al, 2002). Tramite ecografia viene monitorata la crescita dei follicoli ovarici con lo scopo di sincronizzare l’ovulazione con il trasferimento del seme nell’utero. Il liquido seminale viene trattato in laboratorio allo scopo di allontanare il seme da leucociti o altre fonti di contaminazione e di stress ossidativo. Dopo opportuna selezione naturale degli spermatozoi mobili dagli immobili e capacitazione in vitro, il terreno di coltura nel quale sono sospesi verrà caricato in un catetere per essere depositato direttamente nell’utero. Gli spermatozoi risalgono dall’utero verso le tube dove, nella regione più esterna (regione ampollare) avviene l’incontro con l’ovocita. Generalmente non vengono effettuati più di tre cicli di IUI e le percentuali di successo variano dal 5% al 20-25% e sono strettamente dipendenti dall’età della paziente, dalla riserva ovarica e dall’eziologia.